Sydämen vajaatoimintaa sairastavilla potilailla on usein myös muita sairauksia ja vajaatoiminnan seuranta jää helposti toiselle sijalle. Perusterveydenhuollossa toteutetaan lääketitraukset erikoissairaanhoidon ohjeiden tai hoitoketjusta löytyvien ohjeiden mukaisesti. Tämän lisäksi tulee huolehtia painoseurannan ohjeistuksesta sekä nesteenpoistolääkkeen säätelystä joko potilaan itsensä tai kotihoidon toteuttamana.
Lääkärin kontrollikäynnit, kun seuranta erikoissairaanhoidossa on lopetettu
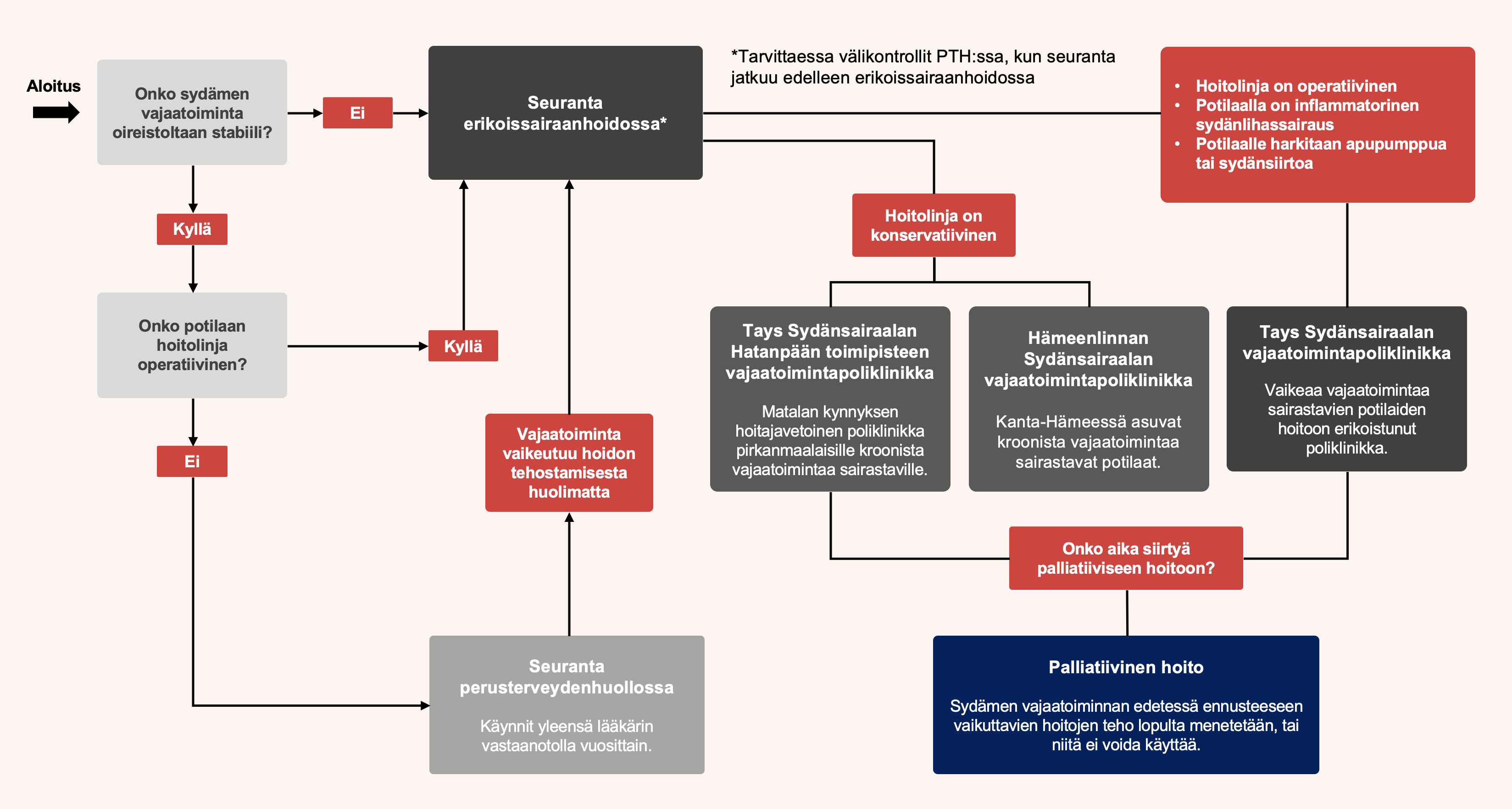
Vakaassa vaiheessa käynnit lääkärin vastaanotolla vuosittain.
Seurantakäynnillä huomioitavia asioita
Oireet
- Muutokset suorituskyvyssä, arkiliikunnassa ja arjessa selviytymisessä, NYHA-luokka
- Rytmihäiriötuntemukset
- Heikotuskohtaukset
- Huimaus, ortostatismi
- Mahdolliset lääkehaittavaikutukset (yskä - ACE-estäjä?)
- Painon muutokset
Status
- Paino
- Verenpaine
- Syke (tavoite <75 sinusrytmissä)
- EKG
- Onko LBBB?
- Verikokeet: PVK, Na, K, krea, BNP (harkinnan mukaan), lipidit (jos MCC), THX vain tarpeen mukaan, lisäksi muut tarvittavat verikokeet lääkitykset huomioiden.
Lääkitys
- Puuttuuko jokin oleellisista vajaatoimintalääkityksistä? Miksi?
- Onko diureetin annos sopiva? Voidaanko sitä keventää? Pyritään minimiin.
- Onko ACE-estäjän tai sartaanin annos saatu riittävän suureksi?
- Onko betasalpaajan annos sopiva? Riittävän suuri? Liiallinen?
- Onko verenpaine asianmukaisessa hoidossa?
- Onko diureettilääkityksen itsesäätely mahdollista?
- Lue lisää: Lääkkeiden annostelu (Käypä hoito)
Muut asiat
- Liitännäissairauksien, riskitekijöiden ja ravitsemustilan huomioiminen
- Mieti, hyötyisikö potilas hoitajan seuranta- tai ohjauskäynnistä?
Välikontrollit, kun seuranta jatkuu edelleen erikoissairaanhoidossa
Lääketitraus, etenkin hoidon aloitusvaiheessa.
- Verikokeet: K, krea 2-4 viikon kuluttua lääkeannoksen nostosta (ACE/ATR-salpaajat)
- Spironolaktoni: ensin 1 viikon, sitten 1 kk, sitten 4-6 kk välein
- Lääkenostot 2-6 viikon välein
- Puhelinkontaktit ovat usein hyödyllisiä
- Kliiniset kontrollit tarvittaessa, mahdollisesti nämä myös ohjeistettu erikoissairaanhoidosta
Sydämen vajaatoimintapotilaan seurantaohjeita hoitajavastaanotolla
Hoitaja tapaa sydämen vajaatoimintaa sairastavan potilaan 4-6 viikon kuluttua osastojakson kotiutumisesta tai sovitusti kontrollikäynneillä. Painonseurannan ja diureettititrauksen ohjantakäynnin jälkeen on hyvä olla soittokontrolli 1-2 kuukauden kuluttua. Jos vointi on vakaa, voidaan käynnit tämän jälkeen yhdistää muiden perussairauksien kontrollikäynteihin 3-6-12 kuukauden välein. Huom! Influenssarokotus!
Ammattilaisen tarkistuslista
Seurantakäynneillä voi käyttää hyödyksi ammattilaisen tarkistuslistaa (Katso: tarkistuslista) jotta kaikki hoitoon liittyvät asiat tulee huomioitua.
Hoitajavastaanotolla arvioidaan tarve ryhmämuotoiselle omahoidon ohjaukselle, vaikka diagnoosi olisi jo ”vanha”.
Lue lisää Ryhmämuotoisesta ohjauksesta sydämen vajaatoiminnassa (Tampereen kaupunki). Seurantakäynneillä on tärkeä käydä läpi alla olevan taulukon oireet ja löydökset.
| Oire | Seuranta | Hälyttävää | Mahdollisia hoitokeinoja |
|---|---|---|---|
| Turvotukset | Turvotusten seuranta
|
|
|
| Painon nousu | Vakaa tila
Pahentunut tila
|
Painon nousu
|
|
| Hengenahdistus
Hengitystiheyden nousu Yskä |
|
|
|
| Rintakipu, korkea syke, tykytyksen tunne, huimaus
Epämääräinen huono olo, ihon väri ja hikisyys |
|
|
|
| Väsymys
Masennus ja ahdistuneisuus |
Vajaatoimintaan liittyvä väsymys voi lisääntyä hitaasti tai nopeasti.
Masennusta ja ahdistuneisuutta voi ilmetä sairauden eri vaiheissa. |
|
|
Sydämen vajaatoimintapotilaan muistilista kotihoidolle
| Vointi | Mittaukset | Lääkehoito |
|---|---|---|
|
|
|


5 ajatuksia aiheesta “Seuranta perusterveydenhuollossa”
Siirretään kotihoito omaksi osiokseen ja lisätään etusivulle alavalikko hoitaja, lääkäri ja kotihoito
Hatanpää auttaa kotihoidon ammattilaisia. Tämä linkki pitää nostaa esiin.
Taulukkoon ja lääkärin seurantaohjeisiin olisi hyvä lisätä tietoa potilaan psyykkisen voinnin arvioimisesta.
Tällä sivulla on verikokontrollit 2-4 vk kuluttua lääkemuutoksesta, aiemmalla sivulla 1-2 vk kuluttua. Itse kannattaisin muotoa 2-4 vk, sillä mm. laboratorion ajanvarausajat menevät usein jo yli viikon päähän ja 1-2 vk on tiukka ohjeistus.